Un épanchement articulaire peut surprendre par son aspect soudain : une articulation qui se gonfle, une mobilité qui se restreint, et l’envie immédiate d’obtenir une réponse claire sur la durée et les gestes à adopter. Les variations sont larges selon la cause — traumatisme, arthrose, infection ou maladie inflammatoire — et selon l’âge et l’état général de la personne. Ce texte propose des repères concrets pour mieux comprendre le mécanisme, évaluer la temporalité probable, et organiser une prise en charge progressive et sécurisée afin de favoriser la récupération fonctionnelle.
Des exemples concrets (Mirelle, sportive jeune ; Jean, senior avec arthrose) servent de fil conducteur pour illustrer comment la même image clinique peut évoluer très différemment. Les options thérapeutiques vont du repos adapté et des mesures physiques simples à la ponction, en passant par la rééducation personnalisée. L’accent est mis sur des procédures actionnables, des erreurs fréquentes à éviter et des exercices illustrés pour que chaque lecteur reparte avec une boîte à outils utile au quotidien.
En bref :
- Un épanchement de synovie correspond à une accumulation de liquide dans l’articulation ; son évolution dépend fortement de la cause.
- La durée épanchement synovial varie : quelques jours après un traumatisme mineur, plusieurs mois ou de façon persistante en cas d’arthrose avancée ou de maladie chronique.
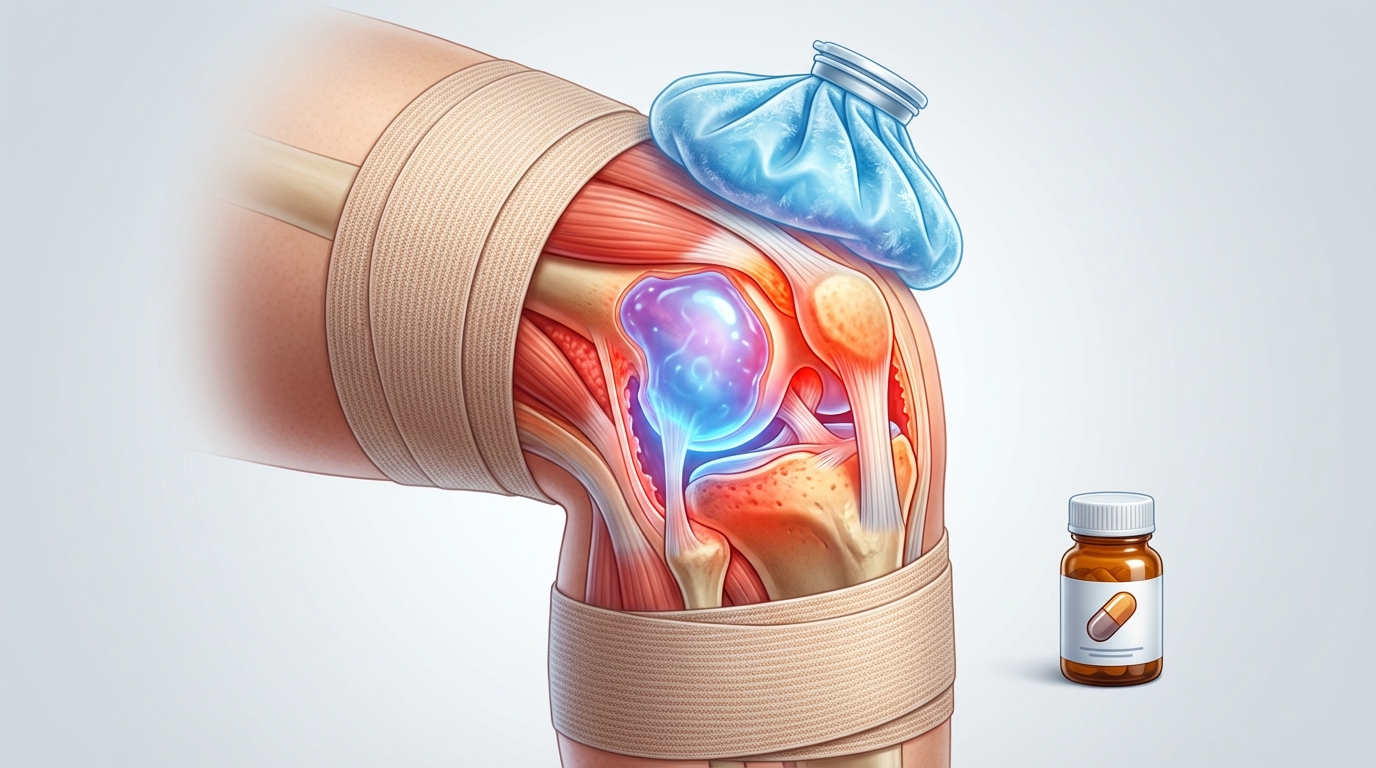
- La gestion épanchement synovial combine repos adapté, antalgiques, mesures physiques (froid, compression, élévation) et rééducation progressive.
- La ponction peut soulager rapidement mais le liquide peut revenir ; les infiltrations peuvent réduire l’inflammation de façon transitoire.
- Des exercices ciblés et un suivi de rééducation permettent d’éviter la récidive et d’améliorer la fonction.
Comprendre l’épanchement de synovie : mécanismes et diagnostic clinique
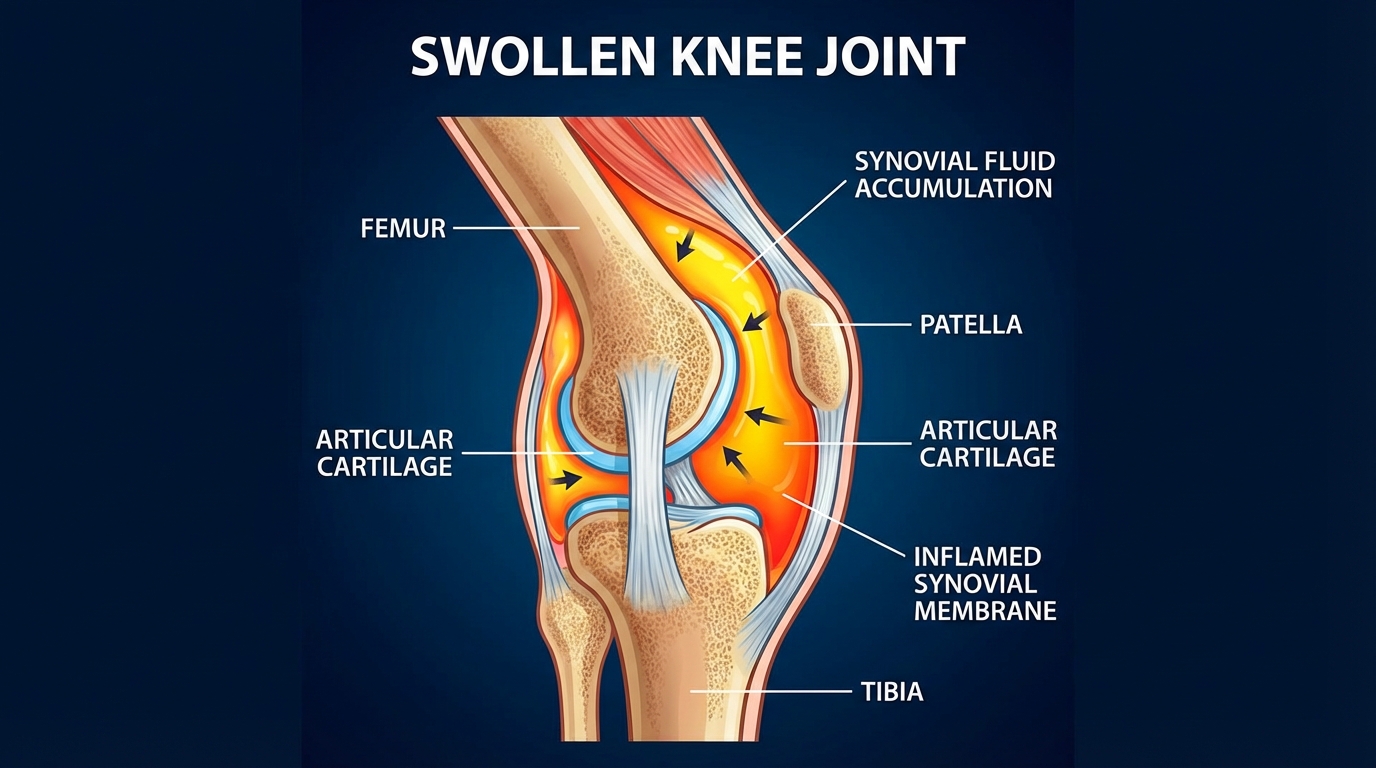
Un épanchement de synovie apparaît lorsque le liquide physiologique, qui assure la lubrification et la nutrition du cartilage, s’accumule en excès dans la cavité articulaire. Cette sécrétion accrue est souvent la réponse à une agression : microtraumatismes répétés, choc direct, inflammation locale ou infection. Le gonflement peut être visible et palpable ; l’articulation semble plus grosse, parfois chaude, et la mobilité diminue.
Le diagnostic repose, dans la majorité des cas, sur l’examen clinique. Le clinicien recherche une asymétrie, une chaleur, une douleur à la palpation et l’altération de l’amplitude articulaire. L’imagerie (radiographie, échographie, IRM) et la ponction sont réservées aux situations où le diagnostic est incertain ou quand une infection ou une pathologie inflammatoire doit être confirmée. La ponction articulaire, en plus d’un effet symptomatique, permet l’analyse du liquide : cellulaire, microbiologique et biochimique.
Les localisations les plus fréquemment concernées sont le genou, la cheville, la hanche et le coude. Dans le fil conducteur, Mirelle (trail) a présenté un épanchement post-entorse qui s’est résorbé rapidement, tandis que Jean (personne âgée avec arthrose) a un gonflement chronique lié à une production synoviale persistante. Ces deux trajectoires illustrent que la même manifestation clinique masque des mécanismes différents : traumatique et transitoire d’une part, dégénératif et durable d’autre part.
Mécanismes physiopathologiques détaillés
Le liquide synovial est produit par la membrane synoviale. En situation normale, il reste en quantité limitée et remplit des fonctions de lubrification et d’apport nutritif. Lorsque la membrane synoviale est irritée (inflammation ou traumatisme), sa perméabilité et sa production augmentent. L’accumulation peut provenir d’un bilan déséquilibré entre production et résorption par la synoviale et les vaisseaux lymphatiques locaux.
Un phénomène inflammatoire aigu (entorse, déchirure méniscale) déclenche une production de médiateurs pro-inflammatoires et d’exsudat local. Dans les affections chroniques (arthrose, polyarthrite), la membrane reste souvent hyperactive et génère un excès de liquide de façon intermittente ou continue. En cas d’arthrite septique, des micro-organismes sont impliqués, ce qui nécessite une démarche diagnostique urgente.
Insight : distinguer l’origine de l’épanchement est la première clé pour estimer sa durée probable et choisir la stratégie thérapeutique la plus adaptée.
Durée moyenne et facteurs qui influencent la résorption
La question récurrente est : combien de temps pour que l’épanchement disparaisse ? La réponse dépend de plusieurs paramètres. Après un traumatisme bénin chez une personne jeune et en bonne santé, l’épanchement peut régresser en quelques jours à deux semaines. Exemple : Mirelle, qui a fait une entorse bénigne, a vu son gonflement se résorber en cinq jours sans intervention spécifique.
À l’inverse, en présence d’une maladie articulaire chronique comme l’arthrose ou la polyarthrite, l’épanchement peut persister plusieurs semaines à des mois, ou rester fluctuante dans le temps. Jean, avec une arthrose avancée, conserve un épanchement chronique tant que la cause mécanique ou inflammatoire n’est pas traitée par des moyens chirurgicaux (prothèse) ou un contrôle médical très strict.
Facteurs qui allongent la durée
- Présence d’une pathologie sous-jacente (arthrose, polyarthrite).
- Infection articulaire non traitée.
- Déséquilibre mécanique (instabilité ligamentaire, surcharge pondérale).
- Mauvaise gestion initiale : reprise d’efforts trop précoce ou absence de repos ciblé.
La vitesse de résorption est aussi influencée par l’efficacité du drainage lymphatique, l’état vasculaire local et la qualité de la rééducation. Des mesures simples comme l’élévation, la compression légère et la mobilisation douce favorisent l’élimination progressive du liquide, mais ne remplacent pas une prise en charge adaptée si la cause est pathologique.
Insight : la durée n’est pas une donnée fixe ; elle doit être estimée en intégrant la cause, l’âge, les comorbidités et la qualité de la prise en charge initiale.
Options thérapeutiques : du premier niveau aux interventions spécialisées
La prise en charge se déroule en paliers : mesures conservatrices, interventions ciblées (ponction, infiltration) et traitements spécifiques selon l’étiologie. Les mesures immédiates visent à réduire la douleur et le gonflement, puis la rééducation permet de restaurer la fonction. L’objectif thérapeutique est la récupération de l’amplitude et de la force, tout en limitant le risque de récidive.
Les interventions varient selon la sévérité. Une ponction évacuatrice peut être proposée pour soulager rapidement la tension causée par le liquide, mais il faut savoir que le retrait n’empêche pas une récidive si la cause persiste. Les infiltrations intra-articulaires de corticoïdes réduisent l’inflammation locale temporairement ; l’acide hyaluronique vise à améliorer la lubrification chez les patients arthrosiques.
Comparatif des traitements : tableau synthétique
| Option | Indication | Avantages | Limites |
|---|---|---|---|
| Repos, glace, compression | Épisode aigu léger à modéré | Simple, accessible, réduit la douleur | Ne traite pas la cause sous-jacente |
| Antalgiques / AINS | Douleur modérée | Soulagement symptomatique | Effets secondaires systémiques possibles |
| Ponction évacuatrice | Épanchement important, diagnostic | Décompression rapide, analyse du liquide | Peut récidiver |
| Infiltration cortisonique | Inflammation localisée non infectieuse | Réduction rapide de l’inflammation | Effet temporel, risque si surutilisée |
| Antibiothérapie | Arthrite septique | Traite l’infection | Nécessite confirmation microbiologique |
Insight : le choix du traitement repose sur l’équilibre bénéfice/risque et la précision du diagnostic ; la coordination entre médecin et kinésithérapeute favorise une stratégie cohérente.
Rééducation et exercices : protocoles, variantes et erreurs à éviter
Il existe un consensus clinique sur l’intérêt de la rééducation pour améliorer la fonction articulaire après un épanchement. L’effort doit toutefois être dosé : la rééducation favorise le drainage et la prévention de l’enraidissement, mais une sollicitation trop précoce ou trop intense peut aggraver l’inflammation. La clé est la progressivité guidée par un professionnel.
Voici un programme d’exercices guidé, structuré en étapes, avec variantes pour débutant et pour ceux qui disposent de peu de temps.
Exercice guidé pas à pas (séance standard)
- Position initiale : assis au bord d’une chaise, genou détendu.
- Mobilisation passive douce : laissez le poids du membre tirer la jambe vers l’avant pendant 1 minute, répéter 3 fois.
- Flexion-extension active : 10 répétitions lentes, amplitude confortable, pause 30 secondes ; 3 séries.
- Contraction isométrique du quadriceps : maintenir 10 secondes, relâcher 10 fois.
- Élévation de jambe tendue : 8 répétitions, contrôle de la descente.
- Étirements doux des ischio-jambiers : 3 x 20 secondes.
Variante débutant : réduire les répétitions à 5 par série, privilégier la mobilisation passive et les exercices en position allongée pour limiter la charge.
Variante si peu de temps : effectuer 1 cycle complet des étapes 2 et 3 (mobilisation passive + 10 flexions) pendant 5 à 8 minutes, 2 à 3 fois par jour.
Erreurs fréquentes en rééducation
- Reprendre une activité intensive sans phase progressive.
- Négliger l’équilibre musculaire autour de l’articulation.
- Ignorer la douleur aiguë d’aggravation après l’exercice.
- Absence de suivi professionnel personnalisé.
Insight : la rééducation est efficace quand elle est progressive, individualisée et surveillée ; bien réglée, elle favorise le drainage et la stabilisation articulaire.
Mesures pratiques au quotidien : marche, aides et adaptations
Un épanchement ne signifie pas systématiquement immobilisation totale. Une marche modérée, bien dosée, peut être bénéfique pour stimuler la circulation et le drainage synovial. Cependant, la réponse à l’effort est individuelle. Si la douleur augmente, il convient d’ajuster l’intensité, la durée ou d’utiliser une aide à l’appui.
Quelques recommandations pratiques :
- Alterner périodes d’activité et repos ; éviter l’excès de station debout prolongée.
- Utiliser des aides techniques (canne, béquille) pour diminuer la charge si l’appui est douloureux.
- Adapter le lieu de vie (chaise stable, marchepied) pour limiter les contraintes articulaires.
- Privilégier des activités à faible impact (natation, vélo stationnaire) une fois la phase aiguë passée.
Dans l’exemple de Mirelle, une reprise progressive de la course après quelques semaines, avec renforcement proprioceptif, a permis de revenir à son niveau antérieur sans récidive. Pour Jean, l’adaptation du quotidien (chaussures adaptées, canne lors des sorties longues) permet de conserver l’autonomie malgré l’épanchement persistant lié à l’arthrose.
Insight : la gestion fonctionnelle de l’épanchement vise à préserver l’autonomie tout en protégeant l’articulation ; la modulation de l’effort est la clé.
Prévention des récidives et modifications du mode de vie
Prévenir un nouvel épisode d’épanchement passe par la réduction des facteurs de risque mécaniques et inflammatoires. Maintenir un poids adapté diminue la charge sur les articulations portantes. Le renforcement musculaire régulier stabilise l’articulation et réduit les contraintes anormales. Un échauffement approprié avant l’effort et un matériel adapté (chaussures correctes, orthèses si indiqué) limitent les traumatismes répétés.
L’alimentation a aussi son rôle : un régime équilibré riche en oméga-3, antioxydants et nutriments essentiels peut soutenir la gestion de l’inflammation chronique et favoriser un terrain moins pro-inflammatoire. Il s’agit d’un complément aux mesures médicales et non d’un substitut.
- Renforcer les muscles stabilisateurs (quadriceps, ischio-jambiers, mollets).
- Surveiller le poids corporel et adapter l’activité en conséquence.
- Planifier des bilans réguliers pour les personnes avec arthrose ou maladies inflammatoires.
Insight : la prévention combine interventions mécaniques, hygiène de vie et suivi médical personnalisé pour réduire la fréquence et l’intensité des récidives.
Erreurs fréquentes, signaux d’alerte et quand consulter en urgence
Certaines attitudes prolongent la souffrance ou conduisent à des complications. Parmi les erreurs récurrentes figurent l’automédication prolongée sans diagnostic, la reprise trop rapide d’activités intenses, la négligence de la rééducation et l’ignorance des signes d’infection. Ces comportements retardent la guérison et peuvent nécessiter des traitements plus invasifs.
Signaux d’alerte qui imposent une consultation urgente :
- Gonflement brusque et sévère accompagné de fièvre.
- Douleur intense qui ne cède pas malgré le repos et les antalgiques.
- Rougeur, chaleur locale marquée et limitation majeure de la mobilité.
- Suspicion de traumatisme grave (instabilité, hémarthrose).
Erreur fréquente à éviter : masquer la douleur par des AINS sans identifier une possible infection. En cas d’arthrite septique, un retard de prise en charge peut conduire à des séquelles irréversibles. Les professionnels orienteront vers une ponction diagnostique et une antibiothérapie adaptée si nécessaire.
Insight : mieux vaut consulter tôt pour éliminer une cause infectieuse ou mécanique majeure plutôt que d’attendre l’aggravation qui complexifiera la prise en charge.
Points clés pour la suite et ressources pratiques
Quelques repères simples à retenir : la synoviale réagit à une agression par production de liquide ; la durée varie grandement selon l’étiologie ; les mesures conservatrices sont souvent efficaces mais une évaluation médicale reste indispensable. Les actions qui favorisent la récupération sont progressives : repos ciblé, froid, compression, puis rééducation adaptée.
Un tableau de repères rapides :
| Situation | Durée typique | Actions prioritaires |
|---|---|---|
| Traumatisme mineur (jeune adulte) | 3–14 jours | Repos, froid, mobilisation douce |
| Arthrose (personne âgée) | Semaines à persistant | Rééducation, adaptations, infiltration si indiqué |
| Arthrite septique | Urgent, dépend du traitement | Ponction, antibiothérapie |
« Ce contenu est informatif et ne remplace pas un avis médical. »
Insight : l’organisation d’un plan de soin individualisé, combinant mesures immédiates et suivi rééducatif, maximise les chances de récupération sans complication.
Combien de temps en moyenne un épanchement de synovie met-il à disparaître ?
La durée varie fortement : après un traumatisme mineur, quelques jours à deux semaines ; en cas d’arthrose ou de maladie inflammatoire, plusieurs semaines à plusieurs mois, voire de façon récidivante.
La ponction est-elle toujours nécessaire pour traiter un gonflement articulaire ?
Non. La ponction est indiquée pour soulager un épanchement volumineux, analyser le liquide ou traiter une infection ; elle n’est pas systématique pour les cas bénins.
Peut-on marcher avec un épanchement de synovie ?
Oui, une marche modérée et bien dosée favorise le drainage et prévient l’enraidissement, sauf si la douleur s’aggrave significativement après l’effort.
Quels signes doivent pousser à consulter en urgence ?
Gonflement très rapide, fièvre, douleur intense, rougeur et chaleur locale ; ces signes peuvent évoquer une infection nécessitant une prise en charge immédiate.